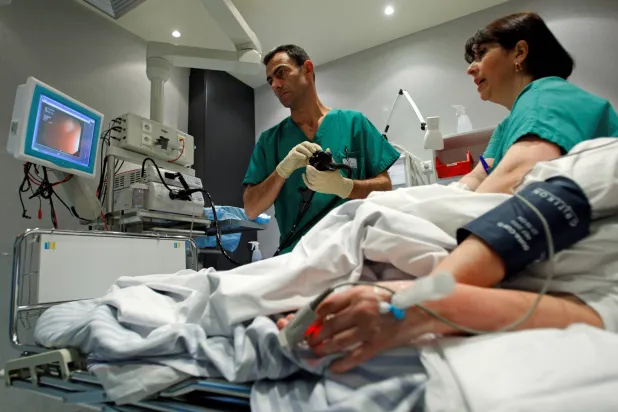
أجنحة وحدة العناية المركزة ICU، هي قسم متخصص في كل مستشفى يوفر رعاية طبية فائقة الدقة ومستمرة للمريض. والهدف منها هو تقديم خدمات عناية فائقة بالمرضى الذين يعانون من مرض شديد وغير مستقر طبيا، والذين يعانون من حالة مرضية متقدمة جداً في تأثيراتها على أعضاء أجسامهم وتهدد سلامة حياتهم، ما يفرض ضرورة تلقيهم عناية طبية من نوعية متقدمة، تفوق بمراحل تلك التي يتم تقديمها للمرضى المنومين في الأقسام الأخرى من المستشفى.
ولذا وفي كل المستشفيات، توجد معايير لقبول إدخال المريض إلى وحدة العناية المركزة، العامة أو المتخصصة. وهذه المعايير بالجملة تشمل المرضى الذين يحتاجون إلى علاج ومراقبة طبية مكثّفة. أي المرضى الذين يعانون من أمراض أو إصابات خطيرة وهم في حالة غير مستقرة طبياً، أو الذين خضعوا إلى علاجات جراحية متقدمة تتطلب عناية فائقة بعدها، أو الذين يحتاجون إلى مستوى عالٍ من المراقبة الطبية المكثفة Intensive Monitoring وإلى وسائل من المعالجات المتقدمة لدعم عمل أعضاء الجسم، أو الذين قد يحتاجون أيضاً في أي لحظة إلى تدخلات علاجية طارئة Emergency Interventions.
ووحدات العناية المركزة هي أقسام منظمة للغاية، يقوم بالخدمة الطبية فيها أطباء من تخصصات متعددة، وعادة ما يُحدّ فيها من عدد الزوار لأفراد عائلة المريض فقط حتى خلال ساعات الزيارة.
- أدوات المراقبة المكثفة
ومن بين وسائل المراقبة الطبية المكثفة ووسائل المعالجة الطبية المتقدمة، ثمة عدة أجهزة ومعدات طبية يُلاحظها البعض لدى مريض العناية المركزة في الحالات الحرجة لمراقبة صحتهم ودعم عمل وظائف أعضائهم الجسدية حتى يتعافوا. وبعض تلك الأجهزة والمعدات تُستخدم لكل المرضى في العناية المركزة، والبعض الآخر منها لبعض المرضى وفق احتياجات حالتهم المرضية. ومن تلك الأجهزة:
> المراقبة السريرية للمؤشرات الحيوية. معدات المراقبة السريرية للمؤشرات الحيوية Bedside Monitoring Equipment يتم توصيلها إلى جميع المرضى الذين يتم إدخالهم إلى وحدة العناية المركزة أثناء إقامتهم فيها، والارتباط الجسدي بأجهزة المراقبة الحيوية هذه لا يؤذي المريض. وتتضمن العلامات الحيوية مجموعة من القياسات التالية للشخص: درجة الحرارة، ومعدل التنفس، وعدد نبض ضربات القلب، وضغط الدم، ونسبة تشبع الدم بالأكسجين Oxygen Saturation، ورسم كهرباء إيقاع نبض القلب ECG.
وتعرض شاشة جهاز المراقبة السريرية للمؤشرات الحيوية، التي تبدو وكأنها شاشة تلفزيون أو كومبيوتر، تلك المؤشرات الحيوية الرئيسية في وظائف الجسم، عن طريق الأشكال الموجية المستمرة أو الأرقام. وللحصول على تلك القياسات الحيوية، لدى المريض أنواع مختلفة من أجهزة الاستشعار المتصلة من الجهاز إلى جسمه، إما بواسطة الأسلاك التي ترسل إشارات إلكترونية للعرض على الشاشة، مثل نقاط تخطيط القلب أو مسبار نسبة التشبع بالأكسجين. أو تتصل بجهاز الشاشة مباشرة، كأنابيب قياس ضغط الدم.
وللدقة في المراقبة الطبية المكثفة، تحتوي الشاشة على أجهزة إنذار تصدر صوتاً مميزاً، لتنبيه طاقم التمريض إذا ما كان ثمة حاجة إلى الاهتمام بأحد المؤشرات الحيوية للجسم.
- قسطرات وريدية
> أنابيب القسطرات الوريدية. ورغم إمكانية إعطاء بعض الأدوية لبعض المرضى في العناية المركزة عبر الفم أو عبر أنبوب التغذية الواصل إلى المعدة، إلاّ أن الحقن في الوريد هو المدخل الرئيسي لغالبية الأدوية والسوائل التي يحتاجها المرضى في العناية المركزة، لأنه أسرع طريق لإعطاء الأدوية وتعويض السوائل وشوارد الأملاح ونقل الدم، وبالتالي ضمان سرعة دخولها مباشرة وبكمية كاملة إلى الدورة الدموية وانتشارها في جميع أنحاء الجسم. ولذلك تمثل أنابيب القسطرات الوريدية، أحد العناصر المهمة في معالجة مرضى العناية المركزة، وتمثل العناية بها وحمايتها من الالتهابات أو السدد إحدى المهام العلاجية اليومية للطاقم الطبي.
وثمة نوعان من أنابيب القسطرات الوريدية، نوع ذو خط طرفي Peripheral Intravenous Line، أي الذي يتم إدخاله في أوردة الذراعين أو اليدين أو الساقين أو القدمين. ونوع ذو خط مركزي Central Intravenous Line، أي الذي يتم إدخاله في أحد الأوردة الكبيرة القريبة جداً من القلب، وغالباً في منطقة الرقبة أو أعلى الصدر أو أعلى الفخذ.
ولأن الأوردة المركزية حجمها أكبر من الأوردة الطرفية، وتدفق الدم فيها أسرع، يُفضل طبياً استخدامها عند الحاجة لحقن السوائل بسرعة أو لحقن عدد من الأدوية، وخاصة أدوية رفع التوتر الوعائي (مثل إبينيفرين، ونورإبينفرين) التي تساهم بفاعلية في رفع ضغط الدم المنخفض، وأنواع أخرى من الأدوية المهمة. كما يُلجأ لاستخدام أنابيب الأوردة المركزية في حالات أخرى، مثل حقن سوائل التغذية الكاملة Total Parenteral Nutrition (التي تحتوي على الأملاح والغلوكوز والأحماض الأمينية والدهون والفيتامينات المضافة)، وأنواع العلاج الكيميائي Chemotherapy بالحقن، وذلك لأن كليهما قد يحتوي على مواد قد تتسبب بتهييج بطانة الأوردة الطرفية إذا ما تم إعطاؤهما عبر تلك الأوردة الصغيرة، ما يُؤلم المريض ويتسبب بتلف الوريد الطرفي ويعوق وصول المواد العلاجية إلى أرجاء الجسم.
هذا بالإضافة إلى أن أنبوب الأوردة المركزية، وإن كان شكله من الخارج أنبوبا واحدا، إلاّ أنه في الحقيقة يحتوي على عدة أنابيب داخلية Multiple Lumen، تُمكن الطاقم الطبي من حقن عدد من الأدوية المختلفة (وربما غير المتوافقة كيميائياً) في نفس الوقت باستخدام نفس الوريد المركزي الكبير.
> مضخات التسريب الوريدية. وفي بعض الأحيان يتم يدوياً حقن كمية من الدواء مباشرة في الوريد IV Bolus، أو يتم الاعتماد على عدد القطرات التي تدخل الجسم في الدقيقة كوسيلة لحساب كمية تدفق الدواء أو السوائل العلاجية إلى الجسم. ولكن نظراً لدقة الحالة المرضية في غالب الأحيان بأقسام العناية المركزة، ثمة ضرورة لدخول الدواء إلى جسم المريض عبر الأنابيب الوريدية (الطرفية والمركزية) وفق برمجة تضبط «كمية جرعة الدواء» التي تدخل الجسم في وقت محدد، أي في كل دقيقة أو كل ساعة. وتحديداً، أجزاء صغيرة من المليلتر في الساعة الواحدة بشكل متواصل Continuous Infusion، أو كدفقات متباعدة زمنياً Intermittent Infusion، وفق تركيز مادة الدواء في سائل الحقن الوريدي. وهنا تُستخدم «مضخات التسريب الوريدية «Infusion Pump لضمان حصول هذا الأمر. أي أن مضخة التسريب تسمح بالتحكم الدقيق في معدل التدفق والحجم الإجمالي لسائل الدواء أو أي سائل علاجي آخر يتم حقنه في جسم المريض عبر أنبوب الوريد.
وتتم ملاحظة هذا الجهاز بجوار المريض مثبتاً على داعمة عمودية، وله شاشة تظهر عدداً من الأرقام. ويتم ضخ سائل الدواء إما بتثبيت حقن بلاستيكية فيه تحتوي على الدواء، أو أن تدخل إليه الأنابيب القادمة من كيس الدواء السائل، ثم تخرج منه أنابيب موصولة بقسطرة الأنبوب الوريدي (الطرفي أو المركزي) في جسم المريض.
وللدقة المكثفة في ضمان تدفق سائل الدواء، تحتوي الشاشة على أجهزة إنذار تصدر صوتاً مميزاً، لتنبيه طاقم التمريض إلى الاهتمام إذا ما كان ثمة خلل أو تم الانتهاء من حقن كمية سائل الدواء.
- أنابيب التغذية والتصريف
> مجموعة أخرى من الأنابيب. وهناك مجموعة أخرى من الأنابيب والقساطر التي يتم توصيلها إلى جسم المريض وفق مدى الحاجة إليها.
ومنها أنه إذا كان المريض غير قادر على تناول الطعام بشكل طبيعي، تُستخدم أنابيب التغذيةFeeding Tubes المرنة، التي يتم إدخالها إلى المعدة إما عبر الأنف Nasogastric Tube أو بفتحة جلدية صغيرة عبر جلد البطن وصولاً إلى المعدة، وذلك لـ: التغذية، أو لإدخال بعض أنواع الأدوية. وفي ظروف مرضية محددة، قد يُستخدم أنبوب التغذية عبر الأنف لسحب السوائل من محتويات المعدة Nasogastric Aspiration.
كما عندما لا يُمكن للمريض إخراج البول إراديا، لأسباب عدة، أو لا يُسمح له بالتحرك عن السرير، أو كان تحت تخدير استخدام جهاز التنفس الصناعي، يُستخدم أنبوب قسطرة البول Urinary Catheter وهو أنبوب مرن يستخدم لتفريغ المثانة وجمع البول في كيس الصرف، ويتم تثبيته في مكانه بالمثانة بواسطة بالون منتفخ فيها يمنع خروجه إلاّ عند تفريغ ذلك البالون. ويمكن إدخال قسطرة البول مباشرة إلى المثانة عبر الإحليل Urethral Catheter، أو عبر فتحة جلدية في أسفل البطن وصولاً إلى المثانةSuprapubic Catheter. أو بتغليف العضو الذكري بغشاء Condom Catheter متصل بقسطرة البول.
وفي حالات أخرى، قد تتطلب حالة المريض استخدام أنابيب تصريفDrains Tubes لإزالة أي تراكم للدم أو السوائل من مناطق الجروح، أو لتصريف خروج السوائل من تجويف البطن أو الصدر.
كما يستخدم طاقم التمريض والعناية التنفسية قسطرة الشفط Suction Catheters وهي أنابيب طويلة مرنة يُدخل أحد طرفيها بأنبوب التنفس أو الأنبوب الرغامي أو أنبوب ثقب القصبة الهوائية، والطرف الآخر متصل بحاوية تجميع السوائل Suction Canister وبجهاز يولد الشفط Suction Generator. وتستخدم قسطرة الشفط برفق لسحب السوائل والإفرازات المخاطية المتجمعة في مجاري الهواء، وذلك لإبقاء المسالك الهوائية التنفسية خالية من الإفرازات لمنع انسداد الشعب الهوائية ومنع الالتهاب الرئوي.
وعندما يحصل ضعف في عمل الكليتين، قد يُضطر الأطباء معالجة ذلك بإجراء عملية «ديلزة غسيل الكلى» Renal Dialysisباستخدام جهاز غسيل الكلى Dialysis Machine. وهي عبارة عن آلات تحل محل وظيفة الكلى عندما يكون المريض في حالة فشل كلوي، أي لتخليص الجسم من تراكم السوائل الزائدة، وإزالة فضلات اليوريا والكرياتينين، وضبط نسب شوارد البوتاسيوم والماغنيسيوم والكالسيوم. وباستخدام هذا الجهاز يتم سحب الدم من الجسم بواسطة قسطرة في الأوعية الدموية، ثم يتم تداوله من خلال مرشح فائق الدقة في الجهاز لتنظيف الدم، ثم يتم إرجاعه عبر نفس الخط إلى الجسم.
- التنفس الصناعي و{إيكمو}... حلول علاجية متقدمة للفشل التنفسي
> بخلاف الفشل المزمن والمتدرج في عمل الجهاز التنفسي، قد يُصاب بعض المرضى بحالة من الفشل التنفسي الحاد Acute Respiratory Failure. الذي تنخفض فيها بشكل شديد نسبة تشبع الدم بالأكسجين، وذلك نتيجة لعوامل مرضية شتى، ما يهدد سلامة حياة المريض. وحينها تتطلب معالجة الحالة البدء بإجراءات تشخيصية وعلاجية لدعم عملية التنفس في رفع مستوى نسبة الأكسجين في الدم، كي تحصل أعضاء الجسم المختلفة (وخاصة القلب والدماغ) على حاجتها من هذا العنصر الحيوي.
وتتضمن تلك الإجراءات العاجلة توفير أكسجين إضافي في هواء التنفس للمريض، ومراقبة مدى سلامة مجاري الهواء لديه، وضمان تدفق الهواء المزود بالأكسجين إلى داخل الرئتين، والتأكد من استقرار الدورة الدموية في جسمه.
> الدعم بالأكسجين. وهناك العديد من الأجهزة المختلفة التي يمكن استخدامها لتوصيل الهواء المعزز بالأكسجين إلى الرئتين، وتعتمد فعاليتها على ما إذا كان بإمكانهم توصيل كمية كافية من الأكسجين بمعدل تدفق كافٍ لتلبية متطلبات أعضاء وأنسجة جسم المريض. وتتم متابعة النجاح في تحقيق ذلك باستخدام مقياس التأكسج النبضي Pulse Oximeter ويجب الحفاظ على تشبع الأكسجين بشكل عام فوق ٩٠٪.
وبخلاف الوسائل البسيطة لدعم عملية التنفس، ثمة وسائل متقدمة كجهاز التنفس الصناعي وجهاز الإيكمو. ويتم التعامل الطبي مع هذه الأجهزة باستخدامها كوسائل دعم لعملية التنفس بأقل قدر ممكن من التدخل العلاجي وفق التقييم الطبي لحالة المريض ومدى احتياجه للوسيلة الأفضل لدعم عملية التنفس وتحسين مستوى مخرجاتها. بمعنى أنه لا يُلجأ إلى وسائل أكثر تقدماً لو أمكن تحسين نسبة تشبع الأكسجين في الدم عبر الاكتفاء باستخدام وسائل «مفتوحة» يختلط فيها الهواء المعزز بالأكسجين بهواء الغرفة، مثل «قنية الأنف» Nasal Cannula أو قناع الوجه البسيط Simple Face Mask أو «قناع فنتوري» Venturi Masks، أو حتى باستخدام «قناع خزان الوجه» Reservoir Face Masks، التي تعطي تدفقا منخفضا للأكسجين في فتحتي الأنف أو لمنطقة الأنف والفم، للمرضى المستقرين نسبياً.
وحينما لا تكون هذه الوسائل كافية أو غير ملائمة منذ البداية، نظراً لحالة المريض، لا يُلجأ تلقائياً إلى إجراءات عملية «التنفس الصناعي» بل قد يلجأ الطبيب إلى وسيلة فاعلة وأقل تدخلاً من فئة معالجات «دعم تهوية التنفس غير التدخلية» Noninvasive Ventilatory Support، مثل «ضغط مجاري التنفس الإيجابي» PAP، الذي يتوفر بنوعين هما: الضغط الهوائي الإيجابي المستمر CPAP، والضغط الهوائي الإيجابي ثنائي المستوى BiPAP. والتي في نجاحها تقل الحاجة إلى إجراء عملية التنفس الصناعي، ويكون المريض فيها واعياً، وليس تحت التخدير، ولا يتطلب الأمر إدخال أنبوب بلاستيكي عبر الفم وصولاً إلى القصبة الهوائية أو الرغام Trachea، وهو ما يُعرف طبياً بعملية «التنبيت الرغامي» Endotracheal Intubation. وبالتالي حال ملاءمتها لحالة المريض وكفاءتها في معالجة فشل التنفس لديه، تمتاز هذه الطريقة بسهولة عودة المريض إلى حالته الطبيعية بعد فراغ الحاجة إلى دعم الجهاز التنفسي بالأكسجين، وذلك بخلاف عدة إجراءات يتطلب القيام بها لاستخدام جهاز التنفس الصناعي في البدء به ولخروج المريض منه.
وللتوضيح، ينتج فشل الجهاز التنفسي الحاد عندما تبدأ عضلات الجهاز التنفسي بالتعب والفشل نتيجة وجود حالة من الاختلال بين القوة العضلة للجهاز التنفسي المتاحة (العرض) مقابل القوة العضلية اللازمة (الطلب) لإتمام عملية التنفس.
والهدف من العلاج الطبي بـ«دعم تهوية التنفس غير التدخلية» هو تقليل أو عكس هذه الأحمال التنفسية الحادة وبالتالي تقليل الطلب على إرهاق عضلات الجهاز التنفسي لإتمام عملية التنفس. وإذا لم ينجح ذلك، فيجب دعم التهوية بالوسائل الميكانيكية، أي جهاز التنفس الصناعي.
> أما جهاز التنفس الصناعي فهو آلة مصممة لنقل الهواء القابل للتنفس ميكانيكياً إلى داخل وخارج الرئتين، لتوفير آلية التنفس للمريض الذي لا يستطيع جسدياً إجراء عملية التنفس، أو لا يستطيع التنفس بشكل غير كاف.
وتتوفر أجهزة التنفس الصناعي بأشكال وأحجام عديدة ولكن بشكل عام لديها نفس الوظيفة، ويتم التنفس بشكل كامل من قبل جهاز التنفس الصناعي وعادة ما يسير جنباً إلى جنب مع غيبوبة التخدير للمريض، وبوضع إما أنبوب التنفس Breathing Tube أو الأنبوب الرغامي Endotracheal Tube (أنبوب في الرئتين يتم إدخاله عن طريق الفم أو الأنف إلى القصبة الهوائية) أو أنبوب ثقب القصبة الهوائية Tracheostomy Tube (أنبوب في القصبة الهوائية يتم إدخاله من خلال الرقبة)، من أجل وصول الأنفاس إلى الرئتين. وتجدر ملاحظة أن كل هذه الأنابيب التنفسية تُؤمن بشريط لتثبيتها في مكان آمن.
وفي حالات محددة، قد تتطلب المعالجة استخدم جهاز الأكسجة الغشائية خارج الجسم Extracorporeal Membrane Oxygenation، أو جهاز «إيكمو» ECMO. وهو من التقنيات المتقدمة التي تعمل على تزويد الدم بالأكسجين خارج الجسم ثم إدخاله إلى الجسم لتعويض الضعف الشديد في قدرة القلب والرئتين عن العمل بكفاءة. وحينها قد يكون جهاز الإيكمو العلاج المؤقت لفشل الرئة و- أو لفشل القلب، وقد يكون علاجاً جسرياً Bridging Therapy و- أو نقطة انطلاق نحو زرع الأعضاء Organ Transplantation، أي زرعة الرئة و- أو زراعة القلب. وثمة معايير لاستخدام هذا الجهاز المتقدم والمُكلف.
«العناية المركّزة»... مراقبة دقيقة ومعالجات طبية فائقة
أجهزة متطورة وطاقم طبي متعدد الاختصاصات


«العناية المركّزة»... مراقبة دقيقة ومعالجات طبية فائقة

لم تشترك بعد
انشئ حساباً خاصاً بك لتحصل على أخبار مخصصة لك ولتتمتع بخاصية حفظ المقالات وتتلقى نشراتنا البريدية المتنوعة