استطاع مرضى داء السكري من النوع الأول، الذين يعتمدون على الإنسولين في علاجهم، من التعايش والتحكم كثيراً بمرضهم حتى بات يطلق عليهم «أصدقاء السكري»، حيث لعبت الهيمنة التكنولوجية والثورة الرقمية دوراً كبيراً في حياتهم من خلال التعامل مع الأجهزة التقنية العالية الدقة، وبالتالي أمكن تقليل نسبة المخاطر التي قد يتعرضون لها من ارتفاع أو انخفاض مؤشرات نسبة السكر في الدم، حيث يتم التدخل المبكر والعاجل في التعامل معها.
تكنولوجيا داء السكري
تحدث إلى «صحتك» الأستاذ الدكتور عبد المعين عيد الأغا أستاذ واستشاري الغدد الصماء والسكري لدى الأطفال بجامعة الملك عبد العزيز بجدة – موضحا أن تكنولوجيا داء السكري تم تقسيمها، عالميا، إلى فئتين رئيسيتين وهما: تكنولوجيا مضخة الإنسولين، وتكنولوجيا مجسات المراقبة المستمرة للسكر على مدار الساعة دون الحاجة إلى وخز الإصبع ونزول الدم.
> مجسات مراقبة سكر الدم. لقد ساهمت التكنولوجيا الحديثة سواء لمضخات الإنسولين أو للحساسات في إعطاء الأمان والتحكم بداء السكري وحصول المرضى على التنبيهات المباشرة والفورية في حال اختلال نسبة سكر الدم في الجسم، بالإضافة إلى الحصول على علاج الإنسولين في الوقت المحدد وبالجرعات المطلوبة بكل دقة متناهية، إذ دأبت الشركات العالمية في مجال التكنولوجيا الطبية على إنتاج أجهزة «مجسات مراقبة» لمعدلات السكر في الدم يسهل استخدامها من قبل المرضى، والأهم من ذلك دقتها في تحذير المريض عند ملاحظة أي تغير في معدل السكر لديه.
ومن أهم المميزات التقنية العالية لهذه المجسات ما يلي:
- قدرتها على إطلاق إنذار صوتي بمجرد حدوث أو توقع ارتفاع أو انخفاض في مستوى السكر في الدم لدى المريض، وهذا الأمر بالطبع يعد مهماً بشكل خاص للمرضى الذين قد يتعرضون لنوبة هبوط أو ارتفاع في السكر أثناء النوم، أو عندما لا يشعرون بأعراض انخفاض مستوى السكر في الدم.
- القدرة على تتبع معدل السكر في أوقات مختلفة مثل بعد تناول الطعام لمعرفة تأثير النظام الغذائي، أو بعد ممارسة الرياضة وغيرها.
الحد من الحاجة إلى الفحص عبر وخز الإصبع والذي أصبح يعد من الطرق التقليدية لقياس السكري من أجل الارتقاء والحفاظ على صحة المريض فهي قادرة على إدارة معدل السكر.
- سهولة استعمالها براحة وأمان بعد تعليم المرضى وتثقيفهم حول كيفية الاستخدام، وتحليل البيانات التي يتم تسجيلها مما يساعد على إمكانية التنبؤ بما يحدث من تغيرات.
- إمكانية مشاركة المعلومات والبيانات الصادرة عن الجهاز مع الطبيب المعالج أو الأهل عبر إرسالها إلى الهاتف الذكي، مما له دور كبير في مساعدة المرضى على الإدارة الذاتية اليومية لداء السكري والمتابعة الروتينية.
مضخات الإنسولين
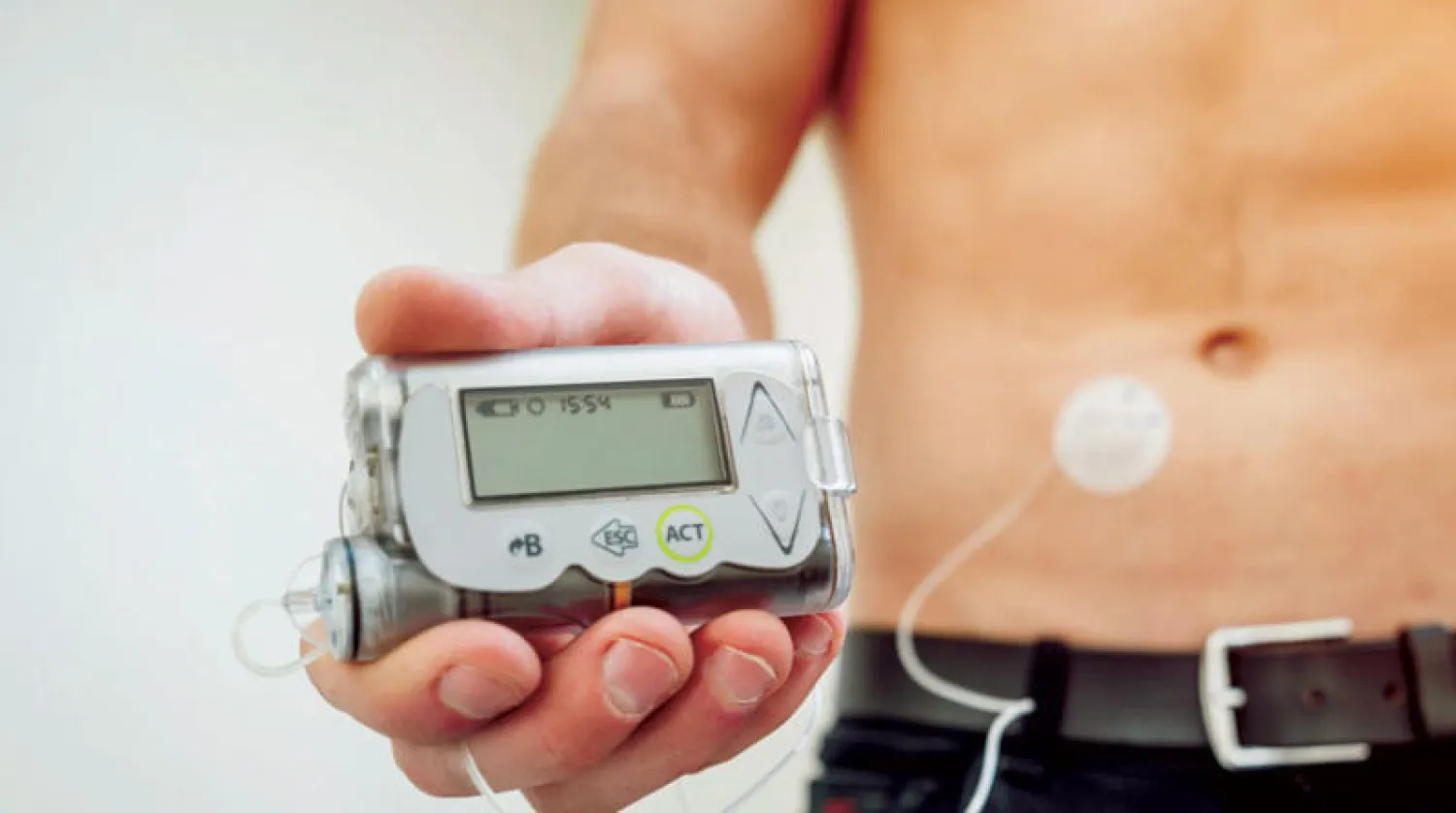
> مضخات الإنسولين. يواصل البروفسور عبد المعين الأغا حديثه حول تكنولوجيا مضخات الإنسولين كجزء من التكنولوجيا الرقمية ودورها في خدمة مرضى داء السكري، وأنها أتت على مراحل، أهمها: في عام 1963، كانت بدايات هذه التقنية عندما بدأ العالم الأميركي الدكتور أرنولد كاديش بفكرة اختراع مضخات الإنسولين التي تضخ الإنسولين عبر جهاز إلكتروني، وكانت هذه الفكرة في البداية غير ناجحة حيث كان حجم الجهاز كبيرا جدا ولم يتقبله المرضى.
وفي عام 1990، تم إنتاج أنواع أفضل من مضخات الإنسولين، وتطورت صناعة المضخات منذ ذلك الوقت إلى يومنا الحاضر. وتوجد العديد من الشركات المنتجة لهذه المضخة والتي تضخ الإنسولين عن طريق الجهاز المبرمج من قبل الطبيب المعالج بجرعات يحددها للمريض. وتطورت هذه التقنية وبرهنت على تطويع التكنولوجيا لمصلحة مريض السكري، إذ أغنته عن الوخز بالإبر بجانب تحسين جودة حياته، فمضخة الإنسولين تقوم بمحاكاة عمل البنكرياس في الجسم من خلال هذه التكنولوجيا.
> مضخات الإنسولين الذكية. أشار البروفسور الأغا إلى أن مضخة الإنسولين هي جهاز إلكتروني صغير بحجم جهاز «البيجر» يمكن وضعه في الجيب أو تثبيته على الملابس، ويتكون من أقسام عدة منها خزان الإنسولين، أنبوب بلاستيكي رفيع رأسه موصول بإبرة صغيرة يتم تثبيتها تحت الجلد، ويقوم الجهاز بضخ الإنسولين بطريقة متواصلة إلى جسم الإنسان، وتتم برمجته على يد طبيب السكري ليضخ كمية الإنسولين اللازمة، كما يعتمد الضخ على كمية الكربوهيدرات والسكريات التي يتناولها المريض خلال اليوم.
المضخات الحديثة المتوفرة حاليا لدينا في المملكة تعمل بتكنولوجيا الذكاء الصناعي (AI) ويتم ذلك عن طريق التواصل المباشر بين مجسات السكر ومضخة الإنسولين حيث يمكن للمضخة اتخاذ قرارات لسلامة المريض لوحدها دون تدخل المريض أو الطبيب المعالج معتمدة على المعلومات الواردة لها من مجس السكري. فعلى سبيل المثال عندما تكون قراءات السكر في تناقص وقبل حصول هبوط السكر تقوم المضخة بإيقاف ضخ الإنسولين، وعندما تعود القراءات إلى الارتفاع تستأنف المضخة عملها لضخ الإنسولين وبذلك يعود التوازن للسكر وكذلك لديها القدرة على إعطاء جرعات تصحيحية عندما يرتفع السكر في الدم.
هذه التكنولوجيا لا تساهم فقط في تحسين مستويات نسبة «السكر التراكمي» ولكن أيضاً، يتولد عنها مفهوم آخر وهو مصطلح «الوقت في الهدف» وهذا المفهوم الجديد يشير إلى أنه من أجل الابتعاد عن مضاعفات السكري لا يكفي أن تكون نسبة السكر التراكمي دون نسبة 7 في المائة فقط وإنما لا بد أن يكون معدل قراءات السكر في الهدف فوق 70 في المائة من الوقت في المستويات الطبيعية.
تحسين جودة الحياة
إن لهذه الثورة التكنولوجية دورها المهم في إدارة مرض السكري بشكل أفضل، وهو ما ينعكس على تجنب أو تقليل حدوث المضاعفات التي تطال القلب والشرايين والأطراف والشبكية وغيرها. إن الدراسات التي أجريت على الأطفال المصابين بداء السكري والذين يستخدمون مضخة الإنسولين، أثبتت بأن حياتهم تفوق في جودتها حياة نظرائهم الذين يتبعون طريقة المعالجة الكلاسيكية بالحقن اليومية، بالإضافة إلى التحكم في معدلات نسبة السكر في الدم بطريقة أفضل، والحد من خطر التعرض لهبوط السكر، والمساعدة في تخفيض نسبة سكر الدم التراكمي وتحقيق المستويات المستهدفة والموصي بها، والوقاية من مضاعفات السكري أو تأخيرها، بجانب تحسين نوعية وجودة الحياة. ومن هنا يتضح لنا أهمية التحكم في المشاكل الصحية المرتبطة بداء السكري عبر التقنيات المتطورة لإدارة الحالات والنوبات الخطيرة التي يمكن أن يتعرض لها مريض السكري.
زمن الأبعاد الإيجابية الأخرى أن الأجهزة التقنية لداء السكري لم تتوقف على خدمة مرضى السكري فقط بل ساعدت الأطباء المعالجين في دراسة ومعرفة كل تفاصيل مريض السكري، من خلال حصوله على المعلومات المهمة ومنها على سبيل المثال الأوقات التي يتعرض فيها المريض لارتفاع أو انخفاض نسبة السكر في الدم، وماذا يحدث عندما يكون المريض نائماً أو يتناول الطعام أو يمارس الرياضة، مما يساعد بالطبع في تعديل العلاج بطريقة يمكن من خلالها تحسين تحكم المريض في مستويات السكر دون زيادة خطر الإصابة بنقص مستوى السكر في الدم.
وفي هذا الصدد، أثبتت العديد من الدراسات العالمية جدوى وقدرة التكنولوجيا الحديثة على تغيير حياة الأشخاص المصابين بداء السكري من النوع الأول، إذ حسنت نوعية حياتهم، وأبعدت عن أهاليهم الشعور بالقلق بشأن مستويات السكر أو الأدوية، كما عززت في دواخلهم القدرة على التعايش مع المرض بعيداً عن الانعكاسات النفسية الناتجة عن داء السكري.
ومن المتوقع خلال السنوات القريبة القادمة استمرار إنتاج المزيد من الأجهزة التكنولوجية المتطورة، من أجل المساعدة في التحكم وعلاج مرض السكر في جميع المجالات، والتي من شأنها أن تغير بروتوكولات الرعاية الصحية وتخفض التكاليف بدلا من زيادتها.
أخيراً... نشير إلى الفرق بين النوع الأول والثاني من السكري، إذ أن النوع الأول يحدث نتيجة تلف الخلايا المنتجة لهرمون الإنسولين من غدة البنكرياس والتي تسمى «خلايا بيتا»، وهو النوع الذي يعتمد علاجه على الإنسولين، وغالباً ما يصيب الأطفال واليافعين والشباب ومن هم دون الأربعين عاماً، ويصيب الأشخاص غير البدناء في الغالب.
أما النوع الثاني فهو النوع غير المعتمد علاجه على الإنسولين، ولكن علاجه يعتمد على العقاقير والحمية الغذائية، وهو غالباً ما يصيب الأشخاص البدناء، حيث تعد البدانة واحدة من أهم مسببات هذا النوع من المرض. ومع ازدياد نسبة البدانة في الوقت الحاضر لدى شرائح المجتمع المختلفة، زادت نسبة شيوع هذا النوع من داء السكري، وخصوصاً في المملكة العربية السعودية وفي العالم لارتباطه بالسمنة.
وأشار البروفسور أغا إلى أن مضاعفات السكري لا تحدث لدى جميع المرضى، لكن فرصة حدوثها تزداد مع سوء تنظيم نسبة السكر في الدم والتي تحتاج عدة سنوات لظهورها، ومن أجل ذلك يجب الحفاظ على مستوى السكر في الدم ضمن المعدلات المطلوبة، واتباع نصائح الفريق الطبي وعدم إهمالها.
وليتغلب المريض على مرضه، من المهم أن يتحدث عن هواجسه مع أعضاء الفريق الطبي المعالج، بهدف توعيته على طبيعة النظام الغذائي الذي يجب اتباعه وأسلوب إدارة مرضه على النحو الصحيح، كما يطلب من أفراد العائلة التعامل مع مريض السكري كأي فرد آخر معافى، مثل عدم تخصيص وجبة طعام له فقط، بل محاولة تحضير الطعام الصحي لكافة أفراد العائلة، والتقليل من الحلويات في المنزل وعدم شراء المشروبات الغازية، إذ لا يجوز تناول الأطعمة الممنوعة عنه أمامه ومنعه منها، كما يجب عليه ممارسة الرياضة أو المشي في الأماكن العامة، فكل هذه السلوكيات تشجع مريض السكري على الالتزام وتعود بالفائدة أيضاً على جميع أفراد الأسرة.
- استشاري طب المجتمع