«إيبولا»، مرض فيروسي حاد ويعرف أيضًا باسم حُمى «إيبولا النزفية»، ويعتبر جزءًا من مجموعة الحميات النزفية الفيروسية التي تتسبب بها عدة عائلات من الفيروسات. وهو يصيب البشر بعدة طرق. وتكمن أهمية مناقشة هذا المرض في خطورته، حيث تبلغ نسبة الوفاة في الحالات الشديدة 90 في المائة، كما أنه لا يوجد علاج نوعي له، ولا لقاح واقٍ منه، ولا يُعرف متى سينشط ثانية وأي البلاد من العالم سيهاجم!
* فيروس «إيبولا»
تحدث إلى «صحتك» الدكتور مجدي حسن الطوخي استشاري الأمراض المعدية والصحة العامة، الخبير الأول في الشؤون الصحية بالبنك الدولي بأميركا سابقًا، ومؤلف كتاب «إيبولا الفيروس القاتل».
يعتبر فيروس «إيبولا» جنسًا من عائلة فيلوفيرايدي Filoviridae الفيروسية ويطلق عليها الفيروسات الخيطية لأنها تشبه الخيوط، ولا ترى إلا بواسطة المجهر الإلكتروني. وتوجد بين الحيوانات الثديية المضيفة Host بما فيها: القرود، والخنازير، والقوارض، وعادة تعيش في السائل البلازمي للخلايا المضيفة سواء الحيوان أم الإنسان، وإن ربط الفيروس بالخفافيش لا يخلي مسؤولية القرود عن المشاركة في الدورة البيئية للفيروس ونقله إلى الإنسان. ويعتبر الإنسان المستودع الأخير للفيروس الذي ينفذ فيه إلى خلايا وأعضاء الجسم ويؤدي إلى تدميرها نهائيًا.
ويصاب البشر بالمرض بعدة طرق: الأولى، عند تعرضهم للمضيفين المصابين عن طريق الأكل أو التعامل عن قرب أو الاتصال المباشر مع سوائل الجسم مثل اللعاب والدم والبول والسائل المنوي. والثانية عن طريق لدغات الحشرات الحاملة لهذه الفيروسات. والثالثة تتم عن طريق العدوى المباشرة من مرضى آخرين.
* أصل الفيروس
للفيروس علاقة وثيقة بالخفافيش، التي تعتبر مستودعًا لكثير من الأمراض مثل داء الكلب، ومتلازمة الالتهاب الرئوي الحاد (سارس)، والإيبولا، دون أن تصاب هي بالمرض ولا تظهر عليها أعراضه.
يشير د. الطوخي إلى أنه لم يكن واضحًا تمامًا نشأة الفيروس ومصدره الأصلي إلا أخيرا عندما نشر العالم الألماني لامينجر Laminger أبحاثه بعزل الغلوبيولين المناعي IgG لفيروس «إيبولا زائير» من خفافيش الشاكوش bat Hammer headed وخفافيش الفاكهة Fruits bats أثناء انتشار وباء إيبولا في دولتي الغابون والكونغو ما بين عامي 2001 و2005. كذلك تم عزل الأجسام المضادة لفيروس ماربورج من خفافيش الفاكهة المصرية Rousettus aegyptiacus في دولة أوغندا عام 2007. وتم تأكيد المعلومات السابقة من مركز مراقبة الأمراض واتقائها (CDC) بأميركا عام 2013 والنشرة المحدثة في عام 2014.
وكان آخر وباء لإيبولا عام 2014 بدولة غينيا نتيجة ملامسة طفل صغير للخفاش وأكله لحم خفاش من الغابة نتج عن إصابته وباقي عائلته بالفيروس ووفاتهم جميعًا، ثم انتقل المرض بعد ذلك إلى الممارسين الصحيين المخالطين لهم.
واكتشف فيروس إيبولا في السبعينات من القرن الماضي علي يد عالم الفيروسات البلجيكي بيتر بيوت Peter piot في كينشاسا - وهي عاصمة جمهورية الكونغو الديمقراطية (زائير سابقا) - من عينة دم من راهبة بلجيكية أصيبت بإعياء بسبب مرض غامض في يامبوكو، وهي قرية منعزلة في الجزء الشمالي من الدولة. ولم يكن الفيروس معلومًا في ذلك الوقت للعلماء العاملين في الميدان ثم بتزايد الحالات من نفس الدولة أطلق عليه «إيبولا»، وهو اسم نهر قريب للمنطقة التي اكتشف فيها الفيروس.
* انتشار المرض
إن تاريخ انتشار المرض والحالات المرصودة هو حسب التاريخ التنازلي اعتبارا من 2016 إلى 1976. وعلى الرغم من أن بداية ظهور المرض كان في عام 1976 في السودان، لكن سبق ذلك رصد لعدد 28 وباءً في أفريقيا. وكان مجموع الحالات المرصودة في الفترة من 1976 حتى 2016 قد بلغ 44007 حالات. أما الوفيات فكانت 17596 حالة وفاة أي بنسبة 39.98 في المائة. أما أنواع الفيروسات المسببة والمرصودة فكانت من نوع «زائير»، و«السودان»، و«بونديجيو»، و«إيبولا»، و«رستون» وحالة واحدة فقط من نوع غابات تاي وكانت في ساحل العاج في عام 1994 وذلك بناء على تقرير منظمة الصحة العالمية لعام 2015.
ويتركز انتشار الفيروس المرض في الوقت الحاضر في دول غرب أفريقيا وبالتحديد في نيجيريا، وغانا، وسيراليون، وليبيريا، وغينيا، وجنوب أفريقيا. وتتركز الإصابات حاليًا، حسب تقارير منظمة الصحة العالمية، في ثلاث دول هي غينيا، وليبيريا، وسيراليون كمناطق موبوءة بالمرض. وبلغت إحصائيات الحالات المرصودة والمؤكدة في تلك الدول حتى تاريخ مارس (آذار) 2016 ما مجموعه 28646 حالة، منهم 11323 حالة وفاة. وقد رصدت أربع حالات في الولايات المتحدة الأميركية وحالة وفاة واحدة. وامتد المرض إلى دولة مالي برصد ثماني حالات وست حالات وفاة. أما أوروبا فرصدت حالة واحدة في إسبانيا ولم تسجل حالات وفاة.
لماذا ظهر المرض وانتشر في أفريقيا بشكل خاص؟ إن انتشار وباء «إيبولا» في دول غرب أفريقيا أظهر بوضوح ضعف البنى التحتية، خصوصًا الصحية، وقلة المتخصصين من الكوادر الصحية للتعامل مع مسببات ونتائج المرض، والأخذ بطرق الوقاية، والحماية، والسيطرة.
إنّ وباء «إيبولا» ليس فقط حالة صحية أو بيئية تصيب بعض المجتمعات في دول فقيرة تعاني من تهالك البنية التحتية الأساسية من خدمات صحية وبيئية وإنسانية ضرورية، بل هي مشكلة اجتماعية تصل جذورها إلى جميع مناحي الحياة وتؤدي إلى ضرر بالغ بالإنسان والمجتمع المحيط به.
إن الوباء الذي أصاب دول غرب أفريقيا وبعض دول العالم الأخرى في سنة 2014، يعتبر الأسوأ منذ الكشف عن الفيروس قبل 40 سنة وهدد بقتل النسيج الاجتماعي بل أثر في أسلوب حياة سكان الدول الثلاث خصوصًا، بسبب التوصية بتجنب أي اتصال مادي مع المرضى أو الأموات، وهو حظر لم يتقبله السكان المسلمون المتمسكون بالشعائر الجنائزية التي تشمل غسل ودفن الجثمان بالطريقة التقليدية. لذلك، فهناك كثير من الدروس المستفادة وكيفية التعامل معها، وأيضًا مع نتائجها والتجربة القاسية التي مرت بها الحكومات وأجهزتها الخدمية المختلفة، وكذلك مؤسسات العمل المدني سواء كانت محلية أم دولية.
* تثبيط جهاز المناعة
إن من الأمور المميزة التي يصنعها وينفرد بها الفيروس هو أنه بقوم بالآتي:
- أولاً: يقوم بتثبيط جهاز المناعة داخل جسم الإنسان حيث يتم إيقاف إفراز مادة الإنترفيرون، وينتج عن ذلك تكاثر غير طبيعي ومتزايد للبكتيريا النافعة في الأمعاء والتي بدورها تساعد الفيروس في التكاثر بشكل سريع جدًا ويؤدي في النهاية إلى تثبيط ثم انهيار الجهاز الهضمي.
- ثانيًا: يتم تعطيل عمل كثير من الخلايا مثل الخلايا المتغصنة Dendritic cells (DCs) والخلايا البطانية Endothelial cells، وبالتالي يتعطل الجهاز المناعي عن القيام بمهامه، وهي التعرف على أي اختراقات للجسم من قبل أي أجسام غريبة ومقاومتها بكل الأسلحة المتاحة، مثل إنتاج مكثف لخلايا الدم البيضاء بأنواعها المختلفة، وخلايا «البلعم» الكبيرة الهاضمة للفيروسات والبكتيريا، لكن ما يحدث هو أن الفيروس يخفي هويته باستخدام تقنية أو آلية خاصة في منطقة البروتين السكري (Gp gene)، التي تسمى منطقة الميوسين Mucin region وبالتحديد في نقطة التصاق الفيروس بالخلية، وبذلك يصبح الفيروس غير مرئي لجهاز التوافق النسيجي الكبير المعقد (MHC) Major histocompatibility complex الذي يكون مسؤولا عن إعطاء التنبيه للخلايا التائية القاتلة Killer T cells وبناء عليه لا تقوم الخلايا جميعها بواجباتها لمحاربة الفيروس بما فيها خلايا البلاعم. إن الخلايا البلاعمية في أحوالها العادية تقوم بإرسال إشارات لأجهزة الإنذار المختلفة في جهاز المناعة للانضمام إليها في المعركة.
وفي حالة الإصابة بالفيروس لا تموت الخلايا البلاعمية بل تطلق إنذارات من خلال إطلاق مادة السايتوكاينز Cytokines الكيميائية، وهنا يبدأ الفيروس بالتصرف داخل الجسم بحرية كاملة في غياب جهاز المناعة، الذي لا يدرك وجوده، وبالتالي تبدأ مادة السايتوكاينز بتمزيق جدران الأوعية الدموية فيتسرب الدم إلى الأنسجة المحيطة وبتكرار هذه العملية ينتشر النزيف الكثيف خارج الجسم ويصعب إيقافه ويسيل الدم دون تجلط ثم يصبح الجسم مليئًا بالجروح، وبالتالي يؤدي إلى انهيار جهاز الأوعية الدموية، يعقبها صدمة، ثم نزف عام دموي، وتوقف القلب، والوفاة.
* اختراق الفيروس للخلايا
هناك أربع مراحل يتخذها الفيروس لكي يتمكن من السيطرة على الخلية المضيفة وهي كالتالي:
1 - الالتصاق Attachment يلتصق البروتين السكري Gp بجزيئات الغلوبيولين المناعي الغشائي والميوسين وهي بروتينات تكون على سطح الخلايا الظهارية على شكل مستقبلات حيث تلعب دورًا مهمًا في تنظيم نشاط وفعاليات الخلايا المناعية التائية في مواجهة الإصابة بالفيروسات، خصوصا «إيبولا». وتكون الخلايا الظهارية بمثابة بطانة للجهاز التنفسي، وغشاء لجفون العينين وتجاويف الجلد أو الجسم، حيث يعتبر انتشار الفيروس بالجسم مرهونًا بإصابة الخلايا المناعية والتغلب عليها.
2 - الاختراق Invading يلتحم المغلف الفيروسي بالخلية المضيفة، وفي حالة توافق خاصية الالتصاق Stickiness بين الفيروس والخلية يتشبث الفيروس بالخلية، وتشعر الخلية بذلك ثم تنطوي Enfolds على الفيروس وتسحبه إلى داخلها. يبدأ بعد ذلك الفيروس في التكاثر والازدياد وعمل نسخ طبق الأصل من نفسه حتى تصبح الخلية ممتلئة للغاية بنسخ الفيروس ويؤدي ذلك إلى انفجارها وخروج الفيروس ثم مهاجمة خلية أخرى وتتكرر هذه العملية مع جميع الخلايا.
3 - الإفراز Secretion يطلق المغلف الفيروسي حمضًا نوويًا يسمي بروتين البوليميريز Polymerase الذي يحول الرنا RNA من الصفة السالبة Negative strand إلى حمض تبليغي بالصفة الموجبة Positive strand mRNA ثم يستخدم هذا الحمض نظم الخلايا المضيفة لتكاثر الحمض الريبي النووي.
4 - البرعمة Budding تنمو نسخ جديدة من الفيروس علي شكل براعم من الخلايا ثم تبدأ بالبحث عن خلايا جديدة لإصابتها ونقل العدوى وتكملة دورة الحياة.
أما العلاج والوقاية، فيؤكد د. مجدي الطوخي أنه ليس هناك علاج نوعي لمرض فيروس إيبولا. وليس هناك لقاح واق من الإصابة بهذا المرض، وإن كانت الجهود مستمرة منذ ظهور الوباء الأخير عام 2014 للتوصل إلى اللقاح الذي ينتظره العالم أجمع قبل أن ينشط الفيروس مسببا وباء جديدا.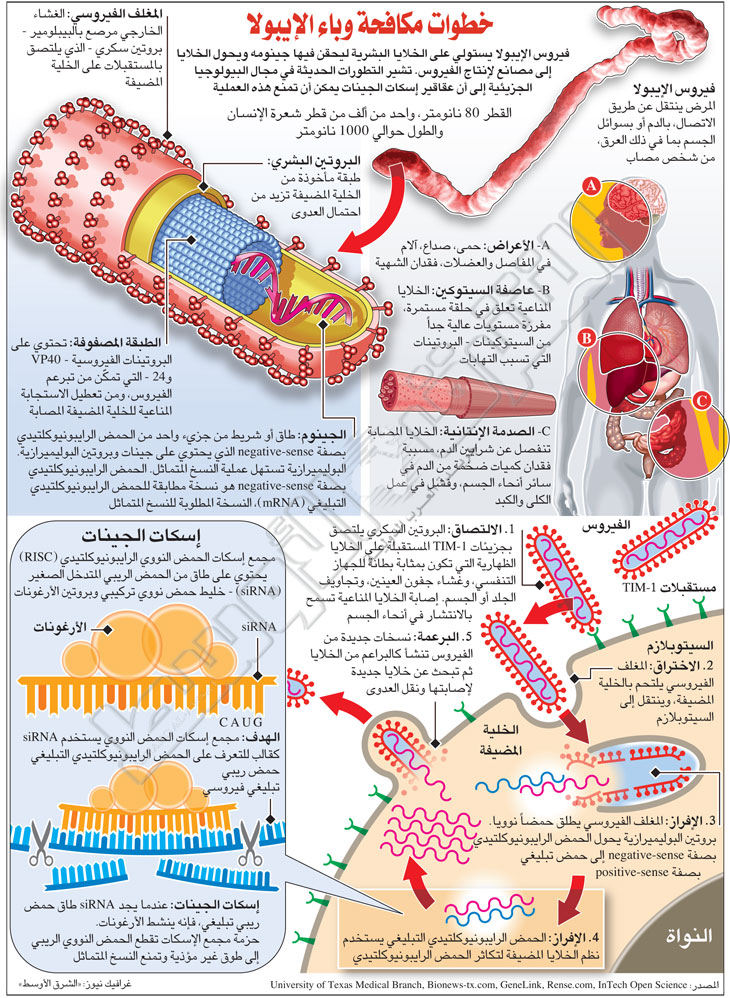
«إيبولا».. فيروس قاتل لا علاج له
ينتقل عبر سوائل الجسم ويقوم بتعطيل جهاز المناعة لدى الإنسان


«إيبولا».. فيروس قاتل لا علاج له

لم تشترك بعد
انشئ حساباً خاصاً بك لتحصل على أخبار مخصصة لك ولتتمتع بخاصية حفظ المقالات وتتلقى نشراتنا البريدية المتنوعة
























