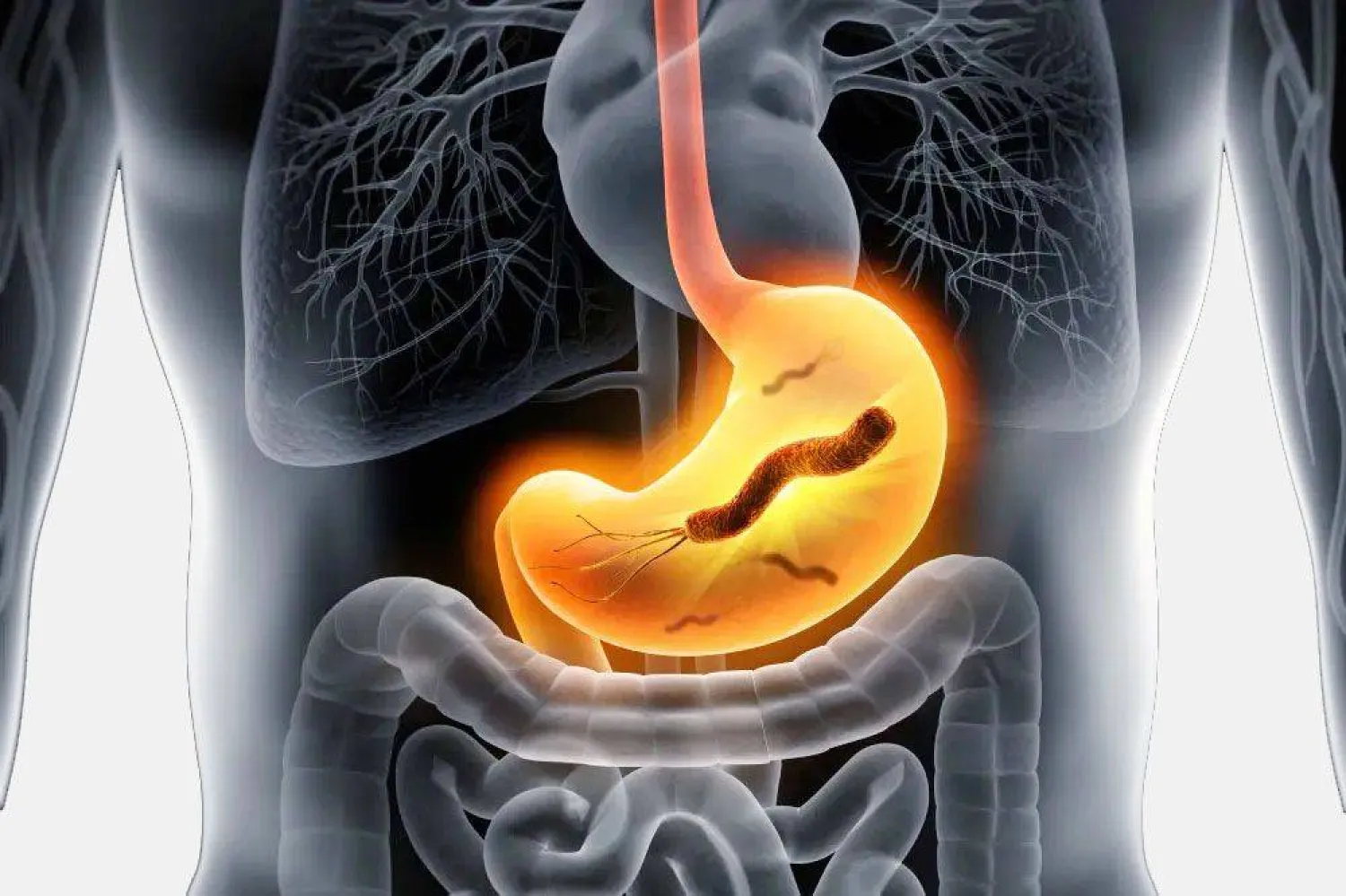
أفادت دراسة تشيلية حديثة بأن التعامل العلاجي مع حالات جرثومة المعدة (بكتيريا الملوية البوابية) بهدف استئصالها، قد يتطلب اتباع الأطباء نهج بروتوكول «العلاج الرباعي بالبزموث».
Bismuth Quadruple Therapy
ووفق ما نُشر في عدد يناير (كانون الثاني) الحالي من مجلة «لانسيت للصحة الإقليمية» - الأميركتان (The Lancet Regional Health – Americas)، أكد باحثون من كلية الطب بالجامعة البابوية الكاثوليكية في سانتياغو بتشيلي، أنه وفقاً لنتائجهم الحديثة، يُظهر بروتوكول «العلاج الرباعي بالبزموث» معدلات أعلى للشفاء من عدوى جرثومة المعدة، وذلك مقارنةً ببروتوكول «العلاج الثلاثي» الشائع الاستخدام من قبل الأطباء لمعالجة المُصابين بعدوى نشطة لجرثومة المعدة (الذين لم تتم معالجتهم لها من قبل). وأضافوا أنهم لم يلحظوا وجود فرق بين المجموعتين في معدلات الآثار الجانبية أو مدى القدرة على الالتزام بالعلاج.
جرثومة المعدة ومضاعفاتها
وتؤكد الإحصاءات الطبية الحديثة أن نحو 70 في المائة من سكان العالم لديهم «بكتيريا الملوية البوابية» Helicobacter pylori بشكل مزمن في جهازهم الهضمي العلوي، ما يجعلها الميكروب الأعلى انتشاراً عالمياً. وتشير كثير من المصادر الطبية إلى أن هذه العدوى تحصل في الغالب خلال فترة الطفولة.
وتضيف تلك المصادر أن أكثر المُصابين بها (90 في المائة) لا يُعانون من أي أعراض أو علامات تدل على وجودها لديهم. بمعنى أن معظم الأشخاص المُصابين بها، لا يُدركون ذلك، لأنهم لا يعانون من أعراضها مطلقاً. ويفيد أطباء الجهاز الهضمي في «مايو كلينك» قائلين: «لا تظهر على معظم الأشخاص المصابين بعدوى بكتيريا جرثومة المعدة أي مؤشرات أو أعراض. ولا يُعرَف بشكل واضح سبب عدم ظهور الأعراض لدى كثير من الأشخاص. ولكن قد يُولد بعض الأشخاص بقدرة أكبر على مقاومة التأثيرات الضارة لبكتيريا جرثومة المعدة».
وتنتقل جرثومة المعدة عادةً من شخص إلى آخر من خلال الملامسة المباشرة للعاب (مثل التقبيل) أو القيء أو براز المصاب. وقد تنتشر جرثومة المعدة أيضاً من خلال الأطعمة أو المياه الملوَّثة. ولا تزال الطريقة الدقيقة التي تسبب بها جرثومة المعدة التهاب المعدة أو القرحة الهضمية عند بعض الأشخاص دون غيرهم، مجهولة.
ويضيفون أن المضاعفات المرتبطة بجرثومة المعدة تشمل:
- القُرح. يمكن أن تلحق جرثومة المعدة الضرر بالبطانة الواقية للمعدة والأمعاء الدقيقة. وقد يتيح ذلك فرصةً لحمض المعدة لتكوين قُرحة مفتوحة. نحو 10 في المائة من المصابين بجرثومة المعدة يصابون بالقرحة.
- التهاب بطانة المعدة. يمكن أن تؤثر جرثومة المعدة في المعدة بدرجة تسبب تهيجاً وتورماً (التهاب المعدة).
- سرطان المعدة. تُعد عدوى جرثومة المعدة أحد عوامل الخطر القوية للإصابة بأنواع معينة من سرطان المعدة.
إشكاليات العلاج
وثمة إشكاليات عدة في معالجة جرثومة المعدة، ذلك أن استئصال جرثومة المعدة من الغشاء المخاطي للمعدة والاثني عشر لدى المرضى المصابين أمر صعب جداً. ولكن يظل هو الهدف الأكثر أهميةً في التركيز على إدارة مرض القرحة الهضمية والحالات الأخرى المرتبطة بجرثومة المعدة. ومن أجل ذلك، يتطلّب الأمر أن تُعالج عدوى جرثومة المعدة باستخدام «بروتوكول علاجي» مكون من عنصرين رئيسيَّين، هما:
- عدد من «المضادات الحيوية».
- عدد من «أدوية أخرى» تتعامل مع المعدة وأحماضها.
وبهذا يمكن للبروتوكول العلاجي المساعدة على إزالة جرثومة المعدة وتسهيل شفاء قروح المعدة.
وتشمل الأدوية الأخرى (غير المضادات الحيوية) كلاً من:
- أدوية مثبطات مضخة البروتون «PPI» التي تمنع إنتاج الحمض في المعدة. ومن مثبطات مضخة البروتون الأوميبرازول (بريلوزيك) وأيزومبرازول (نيكسيوم) وبانتوبرازول (برتونكس).
- أدوية «بزموث (Bismuth)» التي تعمل عن طريق تغطية القرحة وحمايتها من حمض المعدة.
- أدوية حاصرات الهيستامين H- 2 التي تُخفّض إنتاج حمض المعدة. ومن الأمثلة على ذلك السيميتيدين Tagamet.
وبالأساس، تشمل «المضادات الحيوية» التي يتم استخدامها في معالجة جرثومة المعدة كلاً من «كلاريثروميسين (Clarithromycin)»، و«ميترونيدازول (Metronidazole)»، و«أموكسيسيلين (Amoxicillin)»، و«الليفوفلوكساسين (Levofloxacin)». (وسيأتي توضيح هذه «البروتوكولات العلاجية» و«توليفة مكوناتها» في الإطار المرافق).
وكتب مؤلفو الدراسة: «بالنسبة للأطباء الذين يعالجون مرضى مصابين بعدوى جرثومة المعدة، خصوصاً في المناطق المعروفة بارتفاع مقاومة جرثومة المعدة فيها للمضاد الحيوي كلاريثروميسين، يُعدّ العلاج الرباعي بالبزموث خياراً موثوقاً وآمناً بوصفه خط علاج أولي للقضاء على جرثومة المعدة».
إن معالجة عدوى جرثومة المعدة باستخدام مضادَين حيويَّين مختلفَين على الأقل في وقت واحد هو أمر ضروري جداً، لأن هذا يساعد على منع البكتيريا من أن تصبح مقاوِمةً لمضاد حيوي معين. وقد يُوصى بتكرار فحص مدى وجود جرثومة المعدة بعد مرور 4 أسابيع على الأقل من إتمام برنامج العلاج. وفي حال أظهرت الفحوص عدم نجاعة العلاج في القضاء على العدوى، فقد يحتاج المريض إلى علاج آخر باستخدام مجموعة مختلفة من المضادات الحيوية.
وللتوضيح، تظل الإشكالية الرئيسية في معالجة جرثومة المعدة متمثلةً في «فشل» المعالجة «الأولى» في القضاء على جرثومة المعدة واستئصالها؛ ما يتسبب بنشوء مقاومة لدى الجرثومة تلك ضد فاعلية المضادات الحيوية (خصوصاً كلاريثروميسين). وثمة أسباب عدة لهذا «الفشل»، ومن ذلك:
1- العوامل الميكروبية البكتيرية، وتشمل:
> مقاومة المضادات الحيوية: العامل الأكبر، خصوصاً مقاومة «كلاريثروميسين» و«ميترونيدازول».
> ارتفاع مستوى الحمل البكتيري: زيادة عدد البكتيريا في البداية تُصعّب القضاء عليها.
> عوامل الضراوة لدى الجرثومة: بعض السلالات البكتيرية من جرثومة المعدة (مثل تلك التي تحمل CagA) يصعب علاجها بالأساس.
2- عوامل لدى المريض، وتشمل:
> عدم الالتزام بالعلاج: تناول عدد أقل من الأقراص أو التوقف مبكراً بسبب الآثار الجانبية أو تعقيد نظام العلاج.
> التدخين: يُضعف التدخين فرص نجاح العلاج.
> العوامل الوراثية: قد تُقلل العوامل الوراثية للمضيف، والتي تؤثر على كيفية تعامل الجسم مع أدوية مثبطات مضخة البروتون لإعطائها فرصة أفضل للقيام بعملها.
> العمر: قد يكون التقدم في السن عاملاً مؤثراً في بعض الأحيان.
3- العوامل المتعلقة ببروتوكول العلاج، وتشمل:
> عدم كفاية العلاج لخفض الحموضة في المعدة: قد يؤدي استخدام مثبطات مضخة البروتون غير الفعّالة أو ذات الجرعات غير الكافية إلى انخفاض معدلات القضاء على البكتيريا.
> قصر مدة العلاج: غالباً ما تكون العلاجات التي تقل مدتها عن 14 يوماً أقل فاعلية.
> التفاعلات الدوائية: قد تتداخل التفاعلات بين الطعام والدواء.
والخطوتان الأهم في معالجة حالات الفشل:
> إجراء اختبار حساسية المضادات الحيوية: يساعد اختبار مقاومة البكتيريا على توجيه العلاجات من الخط الثاني.
> اتباع بروتوكول علاجي مُخصص: استخدام علاجات رباعية تعتمد على البزموث أو غيرها، أو جرعات أعلى من مثبطات مضخة البروتون، أو علاج أطول (14 يوماً).
«بروتوكولات طبية» عديدة لمعالجة جرثومة المعدة
> في الممارسة الإكلينيكية اليومية، يختار الأطباء بين أنواع بروتوكولات علاج عدوى جرثومة المعدة، بناءً على أنماط مقاومة تلك البكتيريا في منطقتهم للمضادات الحيوية، وتوصيات الهيئات الطبية المحلية حول هذا الأمر، وتوفر الأدوية وقدرة المريض للحصول عليها. ولكن علاج عدوى جرثومة المعدة شهد تغييرات جذرية، استناداً إلى تطبيق مبادئ الاستخدام الرشيد للمضادات الحيوية وزيادة توفر اختبارات مدى حساسية جرثومة المعدة التي لدى المريض للمضادات الحيوية. ولذا، تشمل الخيارات الأولية الشائعة اليوم لعلاج جرثومة المعدة كلاً من خطوط البروتوكولات العلاجية التالية: 1. الخط العلاجي الأول: - العلاج الثلاثي القياسي. - العلاج الرباعي غير المحتوي على البزموث. - العلاج القائم على البزموث. - العلاج المحتوي على الليفوفلوكساسين Levofloxacin. - العلاج المتزامن المحتوي على البزموث والليفوفلوكساسين. 2. الخط العلاجي الثاني. 3. الخط العلاجي الثالث، أو العلاج الإنقاذي. ولذا ينبغي على الأطباء استخدام البروتوكولات التي أثبتت فعاليتها العالية محلياً. كما ينبغي على مقدمي الرعاية الصحية سؤال مرضاهم عن أي استخدام سابق للمضادات الحيوية أو التعرض لها في المعالجة السابقة لجرثومة المعدة، وأخذ هذه المعلومات في الاعتبار عند اختيار بروتوكول العلاج. * العلاج الثلاثي القياسي. يُعدّ العلاج الثلاثي القائم على مثبطات مضخة البروتون PPI لعلاج عدوى جرثومة المعدة خياراً علاجياً أولياً في المناطق ذات المقاومة المنخفضة (أي أقل من 15 في المائة) للمضاد الحيوي لاريثروميسين Clarithromycin، ويتكون من 3 عناصر: - مثبطات مضخة البروتون (مثل: أوميبرازول 20 ملغم مرتين يومياً، بانتوبرازول 40 ملغ مرة واحدة يومياً). - المضاد الحيوي كلاريثروميسين 500 ملغم مرتين يومياً، أو المضاد الحيوي ميترونيدازول Metronidazole 500 ملغ مرتين يومياً. - أموكسيسيلين Amoxicillin 1000 ملغم مرتين يومياً. و14 يوماً هي المدة المثلى للعلاج الثلاثي، حيث تحقق معدل استئصال جرثومة الملوية البوابية بنسبة 82 في المائة، بينما يحقق العلاج لمدة 7 أيام معدل استئصال بنسبة 72 في المائة فقط. * العلاج الرباعي الخالي من البزموث. يمكن إعطاء العلاج الرباعي الخالي من البزموت بـ«التتابع» Sequential Therapy، أو بـ«التزامن» Concomitant Therapy، أو بشكل «هجين» Hybrid Therapy. ويُعدّ العلاج «المتتابع» أفضل من العلاج الثلاثي القياسي، ويتكون مما يلي: - مثبط مضخة البروتون بالإضافة إلى مضاد حيوي أموكسيسيلين لمدة 5-7 أيام (على سبيل المثال، بانتوبرازول 40 ملغ مرتين يومياً وأموكسيسيلين 1 غرام مرتين يومياً لمدة 7 أيام)، ثم: - مثبط مضخة البروتون بالإضافة إلى مضادين حيويين آخرين لمدة 5-7 أيام أخرى. ويُعد المضادان الحيويان، الكلاريثروميسين والميترونيدازول، من المضادات الحيوية الشائعة الاستخدام. ومعدلات الاستئصال والقضاء على جرثومة المعدة بطريقة العلاج «المتتابع» لمدة 14 يوماً هي نحو 93 في المائة، مقارنة بمدة 10 أيام التي معدل الاستئصال فيها لجرثومة المعدة نحو 87 في المائة. أما في حالة استخدام العلاج «المتزامن»، فإنه يتكون من: - مثبطات مضخة البروتون. - مضاد حيوي أموكسيسيلين. - مضاد حيوي كلاريثروميسين. - مضاد حيوي ميترونيدازول. وذلك لمدة من 10 إلى 14 يوماً. ويُعدّ العلاج «المتزامن» أفضل لسلالات جرثومة المعدة المقاومة للكلاريثروميسين، مع معدلات شفاء تفوق 90 في المائة. أما العلاج «الهجين» فهو مزيج من العلاج المتتابع والعلاج المتزامن. * العلاج القائم على البزموت. يُعد العلاج القائم على البزموت علاجاً بديلاً من الخط الأول (في المناطق التي ترتفع فيها مقاومة الكلاريثروميسين والميترونيدازول، وفي المرضى الذين تعرضوا سابقاً لمضادات حيوية من فئة الكلاريثروميسين أو لديهم حساسية من البنسلين). ويتكون العلاج من العناصر التالية: - مثبط مضخة البروتون، - ساليسيلات البزموت 525 ملغم أربع مرات يومياً. - مضاد حيوي ميترونيدازول 250 ملغم أربع مرات يومياً. - مضاد حيوي تتراسيكلين 500 ملغم أربع مرات يومياً. والعلاج بهذا البروتوكول لمدة 14 يوماً يحقق نجاحاً هو الأعلى، وتحديداً بنسبة تفوق 97 في المائة، مقارنة بنسبة 91 في المائة عند استخدامه لفترة 10 أيام. ولذا، ووفق ما تذكره المصادر الطبية، يُعدّ علاجاً فعالاً كخط أول في فئة الذين لديهم مقاومة عالية للمضادات الحيوية. * علاج الخطين الثاني والثالث. وينبغي في وضع بروتكول علاج الخط الثاني تجنب تكرار بروتوكولات الخط الأول التي سبق استخدامها، وتضمين مضاد حيوي واحد مختلف على الأقل. ولذا يمكن استخدام العلاج القائم على البزموت أو العلاج الثلاثي المحتوي على الليفوفلوكساسين، بنفس البروتوكولات المذكورة أعلاه، إن لم تُستخدم سابقاً. وتُظهر كثير من المراجعات العلمية أن العلاجات الرباعية تحقق معدل شفاء أفضل من العلاجات الثلاثية (83 في المائة مقابل 76 في المائة)، وأن العلاج الرباعي لمدة 14 يوماً أفضل من بروتوكولات العلاج لمدة 7 أيام (91 في المائة مقابل 81 في المائة). وحينما لا يحقق علاج الخط النتائج المرجوة، فإن العلاج من الخط الثالث هو العلاج الإنقاذي. ولكن قبل البدء بالعلاج الإنقاذي أو العلاج من الخط الثالث، يجب إرسال عينة خزعة من أنسجة قرحة المعدة (التي تتراكم فيها جرثومة المعدة)، من أجل إجراء زراعة للجرثومية واختبار حساسيتها للمضادات الحيوية. ومن الضروري تجنب المضادات الحيوية التي سبق استخدامها. والعلاجات المفضلة للمرضى الذين تلقوا نظاماً علاجياً من الخط الأول يحتوي على كلاريثروميسين، هي العلاج الرباعي بالبزموت مع مضادات الحيوية (ليس بينهم كلاريثروميسين) بجرعات أعلى ولمدة 14 يوماً. وثمة عدة توليفات لمكونات هذا البروتوكول العلاجي.
* استشارية في الباطنية