قد يتعرض الجنين لمشكلات تكوينية خلال فترة نموه داخل رحم أمه، وهذا ما أوجب على المرأة الحامل المتابعة المنتظمة في عيادة النساء والتوليد منذ لحظة اكتشاف الحمل، وذلك للكشف المبكر عن أي عيوب خلقية تكوينية لدى الجنين، لاتخاذ القرار باستكمال الحمل أو إنهائه. ويصبح ذلك أمراً حتمياً إذا كان هناك تاريخ مرضي سابق عند الأم أو الجنين.
- قلب الجنين
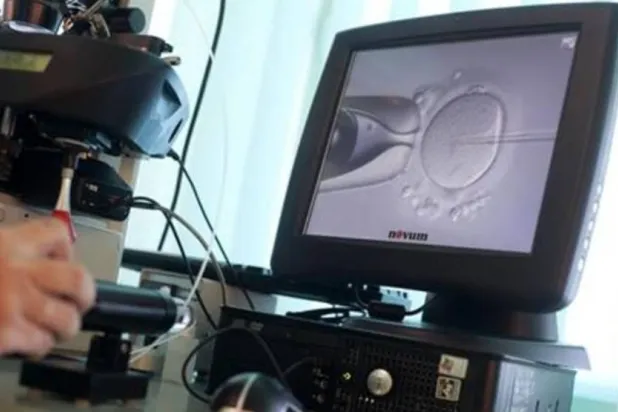
تحدثت إلى «صحتك» البروفسورة ريما البدر، أستاذ استشارية طب الأطفال وقلب الأطفال والأجنة رئيس المؤتمر العلمي الثاني للتصوير التلفزيوني للأجنة الذي عقد أخيراً بالمستشفى السعودي - الألماني بجدة، وأوضحت أن أهمية هذا المؤتمر تتمثل في التشخيص المبكر لتشوهات الأجنة بصفة عامة، مع تدريب الأمهات الحوامل وتوعيتهن بأهمية فترة الأشهر الثلاثة الأولى من الحمل التي يتكوَّن فيها الجنين، ويتم تصويره بداية من الأسبوع 18-22 لاكتشاف أي تشوهات، خصوصاً في القلب، تكون سبباً في كثير من الوفيات داخل الرحم والإسقاطات.
وأضافت أنه مع التطور التكنولوجي وصناعة أجهزة «الألترا ساوند»، أصبح التشخيص المبكر للتشوهات، خصوصاً في جهاز القلب، ممكناً بدءاً من الأسبوع الـ11، حيث يتم تحضير الأم والجنين للانتقال إلى المركز المتخصص لجراحة القلب ما بعد الولادة، وبذلك يتم استبعاد المشكلات المتوقعة عادة بعد الولادة، كما توجه عناية فائقة لهذا الحمل لإبقاء الجنين داخل الرحم لأطول فترة ممكنة لكي يكتسب فيها الجنين مزيداً من الوزن، واكتمال نمو الرئة والمخ ونضجهما.
إن تشخيص التشوهات في القلب مبكراً، أي في الأسبوع 18-22، تختلف نتائجه عن التشخيص المتأخر، كأن يكون في الأسبوع الـ31 مثلاً، حيث يصعب اتخاذ القرار في مصير الحمل بين الاستمرار أو الإنهاء، مع مراعاة الفتوى الشرعية في ذلك. والمؤسف أننا في المملكة ليس لدينا نظام صحي يفرض على الأم أن تعمل الأشعة عند الأسبوع الـ18 لاكتشاف التشوهات مبكراً، ومن ثم يتم التدخل المبكر.
وأوضحت البروفسورة ريما البدر أنها، بصفتها استشارية أطفال وقلب أطفال وأجنة، تستقبل المرأة الحامل المحالة إليها من عيادات طب الأجنة أو من طب الأشعة أو من طب النساء عندما يكون هناك شك في وجود ضربات قلب غير منتظمة، أو مشكلات في الأذينين أو البطينين، كوجود أذين واحد أو بُطين واحد، وهي من الحالات الخطيرة التي تستلزم تنويم الطفل فور ولادته في العناية المركزة للقلب وجراحة القلب لعمل التدخل المناسب في الوقت المناسب، فبعض التشوهات تحول دون استمرار الحمل، مما يعني موت الجنين داخل الرحم، خصوصاً عند وجود ماء حول القلب أو الرئة، مما يجعل رحلة الحمل صعبة على الأم.
والسؤال هنا: متى يولد هذا الطفل؟ طبيب النساء والتوليد هو صاحب القرار في تحديد الوقت المناسب للولادة، وطبيب القلب هو من يقرر ما إذا كان قلب الجنين يتحمل ولادة طبيعية، وإلا تكون بعملية قيصرية.
- الفحص «فوق الصوتي»
تحدثت إلى «صحتك» الدكتورة ريما باضروس، استشارية النساء والولادة وطب الأمومة والأجنة بمستشفى الحرس الوطني بجدة إحدى المتحدثات في المؤتمر حول مراحل فحص الجنين بالموجات فوق الصوتية منذ تكوينه داخل رحم الأم، إذ يبدأ الفحص الأول في بداية الحمل عند الأسابيع (11-14)، حيث يتم تحديد: عمر الجنين، وعدد الأجنة، ونوع المشيمة، وسماكة رقبة الجنين. كما يتم تقرير ما إذا كانت المريضة تحتاج إلى المتابعة مع طبيب القلب والأجنة. أما الفحص الثاني، فيكون في الأسابيع (18-22 أو 24)، حيث يتم متابعة حجم الطفل، والتغيرات التي طرأت، واكتشاف وجود أي تشوهات عند الجنين، سواء في القلب أو المسالك البولية، أو وجود استسقاء ماء في الدماغ، أو وجود اختلال في الكروموسومات، أو أي تشوهات جينية أخرى، وأكثرها شيوعاً متلازمة «داون» التي تستدعي متابعة متخصصة اعتباراً من الشهر الثالث. كما يتم التأكد من عدم وجود ما يستدعي أخذ الاستشارة من أي تخصص آخر، أو تقرير عمل تدخل جراحي محدد، أو حتى إنهاء الحمل مع مراعاة الرأي الشرعي.
إن أشعة التصوير التلفزيوني (بالموجات فوق الصوتية) للجنين تعطي تشخيصاً نسبته 80 في المائة، فإذا كانت نتائج الوزن ودرجة النمو في الشهور الأخيرة إيجابية، فتلك دلالة على أن الحمل طبيعي، ويتم استكمال المتابعة عند طبيب النساء والولادة.
- عمر الحمل
تحدث إلى «صحتك» الدكتور أيمن عبد الله بخاري، استشاري النساء والولادة الحاصل على التخصص الدقيق في طب الأمومة والأجنة والتصوير التلفزيوني لمتابعة الحمل الاستشاري الأستاذ المشارك بكلية الطب بجامعة الملك عبد العزيز أحد المتحدثين في المؤتمر، وأوضح أن حساب عمر الحمل يتم من خلال عمل التصوير التلفزيوني الذي يفضل أن يكون في بداية الحمل. وبالنسبة للأطباء، فإنهم يفضلون حسابه بالأسابيع، لأنها أدق في التحديد الزمني لعمل التحاليل وتحديد التشخيصات والوقاية من الأمراض، وفقاً لكل فترة من الحمل. فإذا كان هناك أي مشكلات تستدعي التدخل الجراحي مثلاً لإنقاذ الطفل، يتم إجراؤه في وقت مبكر. أما عن عدد تكرار عمل التصوير التلفزيوني، ففي العادة يتم عمل تصويرين تلفزيونيين على الأقل، والطبيب المعالج هو من يحدد هل هناك حاجة لتصوير آخر أم لا، وفقاً للنتائج وتطور نمو الجنين. وعلى الأطباء أن يلتزموا بالإرشادات العالمية في متابعة الحمل، وجدولة التصوير التلفزيوني لمتابعة نمو الطفل، من حيث الوظائف والسائل المحيط بالطفل وعمله عند الحاجة، لأن كثرة التصوير غير مستحبة إذا كانت الحالة طبيعية.
وعن أنواع التصوير، أوضح الدكتور أيمن بخاري أن هناك نوعين من التصوير: الأول يتم عن طريق البطن، والثاني عن طريق قناة المهبل، ولعمل كل نوع تداعياته. وفي حالة الاشتباه في وجود مشكلة في القلب مثلاً، أو تشوهات أخرى، فهناك طرق أخرى وأجهزة متخصصة ذات وظائف تمكن من معرفة الحالة وتشخيصها بالتفصيل.
- حجم الجنين
تحدثت إلى «صحتك» الدكتورة إلهام محمد جلال، استشارية طب النساء والتوليد وطب الأم والجنين رئيسة وحدة طب الأم والجنين بمستشفى الملك فهد للقوات المسلحة بجدة إحدى المتحدثات في المؤتمر، وقالت إنه يمكن معرفة تفاصيل الجنين كافة، من حيث الحجم والنمو والتطور، من خلال الفحص بالأشعة التلفزيونية فوق الصوتية في أثناء الزيارات الدورية والمتابعة مع الطبيب.
فإذا اكتشفت أي مشكلة، سواء في حجم الجنين أو خلافه، تتم الاستعانة بالاستشاري المختص لتوضيح الأسباب، ومعرفة الخطوات التي يتم عملها للجنين أو للأم. فمن خلال الأشعة الصوتية، يتم عمل كل المقاسات للجنين، كمحيط الرأس ومحيط الخصر وطول عظمة الفخذ، وعلى أساسها يتم عمل حسابات بداخل جهاز الأشعة، ومعرفة وزن الجنين بالغرام أو الكيلوغرام، وهل ذلك مناسب لعمره أم لا، حتى يتم عمل جميع الإجراءات اللازمة للتدخل الجراحي لإنقاذ الجنين.
وتضيف الدكتورة إلهام جلال أنه رغم وجود أصول وراثية تختلف من شعب لآخر، فإنه لا يتم الأخذ في الاعتبار بتلك الاختلافات في المعادلات والقياسات بقدر الأخذ بالمعدلات العالمية للأجنة كافة، حسب كل مرحلة عمرية، والاهتمام بنمو الجنين الطبيعي داخل بطن الأم.
وبالنسبة لكبر حجم الجنين، فلا بد من حساب عمر الحمل بدقة، من خلال الأشعة في أثناء الأشهر الأولى من الحمل. فإذا كان أكبر من المعتاد، ندرس حالة الأم: هل هي مصابة بسكري الحمل ولا تعلم، أم لديها سكري عادي ولا تلتزم بالعلاج والغذاء المناسبين فترتفع نسبة السكر لديها في الدم وينتقل إلى الجنين مما يؤدي إلى كبر حجمه؟ وهناك احتمالات أخرى لكبر حجم الجنين، فقد يكون مصاباً بإحدى المتلازمات المرضية، وعليه تتم دراسة كل حالة على حدة لمعرفة الأسباب بالتفصيل.
وبالنسبة لصغر حجم الجنين، يجب أيضاً التأكد من عمر الحمل أولاً، فقد يكون هناك عدم تشخيص دقيق نظراً لأن الأم لم تتابع مع الطبيب المختص في بداية الحمل، فلم يتم التشخيص الدقيق، وهناك حالات كثيرة يتم فيها التشخيص بشكل خطأ نتيجة عدم متابعة الأم للطبيب في بداية الحمل. والخطوة الثانية هي عمل التحاليل والأشعة لمعرفة الأسباب الحقيقية بالفعل لصغر حجم الجنين، وهل الجنين لديه مشكلة كأحد التشوهات أو المتلازمات التي تؤثر على حجم الجنين أم لا. وثالثاً، نقوم بتحليل السائل حول الجنين لمعرفة السبب، وكذلك متابعة الحبل السري للجنين كل أسبوعين خلال فترة المتابعة.
وإذا عُمل كل ذلك ولم يوجد في النتائج شيء يؤثر على الجنين، نبدأ في البحث عما إذا كانت الأم قد تعرضت لأي فيروسات خارجية أثرت على حجم الجنين. وإذا تأكدنا أن كل شيء سليم، نبدأ بمتابعة حجم الجنين بشكل دوري كل أسبوعين، فنقيس الحجم ونتابع النمو، والأهم أن نتابع سلامة الحبل السري أسبوعياً، ونتابع عمل تخطيط قلب الجنين. وإذا وجدنا أن صغر الحجم ثابتاً، نبدأ بعمل عدد من الاختبارات لمعرفة الأسباب الحقيقية للوقوف على ذلك، وهل الأم لديها تاريخ مرضي، وهل سبق أن حصل لها في حمل سابق المشكلة نفسها. ويتم تقرير ما إذا كانت تحتاج إلى التدخل بولادة مبكرة، كوجود تغير في الحبل السري، ويؤخذ في الاعتبار عمر الجنين، فإذا لم يتجاوز الـ32 أسبوعاً فإن ذلك يشكل خطراً على صحته.
وإن أقل عمر جنيني يمكن أن تتم فيه الولادة هو 26 أسبوعاً، ويجب مصارحة الأهل حول كل المخاطر التي سيتعرض لها الطفل، كما يتم تحضير العناية المركزة لحديثي الولادة والمبتسرين، ويتم اتخاذ القرار جماعياً، لأن حياة الطفل في هذه الفترة تكون في خطرٍ عالٍ جداً.
- استشاري طب المجتمع
الفحص المبكر لتشوهات نمو الأجنة خلال فترة الحمل
مناقشات المؤتمر العلمي الثاني للأشعة الصوتية بجدة


الفحص المبكر لتشوهات نمو الأجنة خلال فترة الحمل

لم تشترك بعد
انشئ حساباً خاصاً بك لتحصل على أخبار مخصصة لك ولتتمتع بخاصية حفظ المقالات وتتلقى نشراتنا البريدية المتنوعة